Инсулинорезистентность — проблема XXI века
Последствиями резистентности к инсулину являются прежде всего нарушения жирового обмена в нашем организме, дающие симптомы абдоминального ожирения.
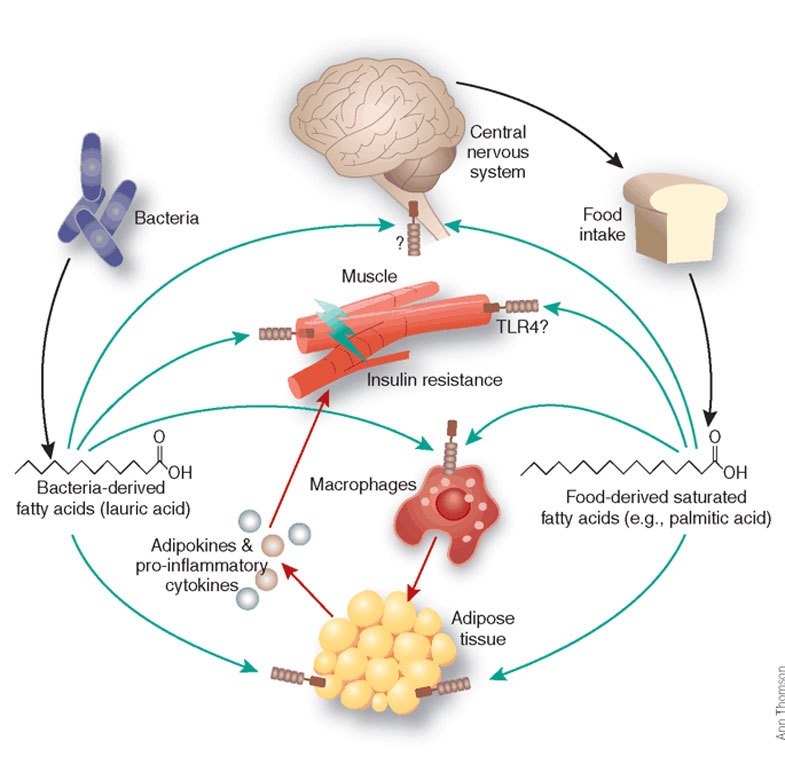
Суть резистентности к инсулину заключается в нарушениях гомеостаза глюкозы в крови. За правильную концентрацию глюкозы в крови отвечает инсулин – гормон, вырабатываемый поджелудочной железой. Инсулин способствует прохождению глюкозы через стенки клеток внутрь. Однако в случае резистентности к инсулину, даже если уровень инсулина в норме, клетки организма становятся резистентными к нему. Действие инсулина оказывает на них нейтральное влияние.
Развитие резистентности к инсулину
У тех, кто страдает диабетом, часто недостаточное количество гормона, которое приходится восполнять инъекциями или фармакологическими препаратами. Я заметила постоянно увеличивающееся число пациентов, страдающих резистентностью к инсулину. Это серьезная санитарная проблема XXI века.
Надо осознать, с какой болезнью мы столкнулись. Каждую клетку в нашем организме можно сравнить с домом, у которого заперты двери. Ведь чтобы открыть дверь, нам нужен ключ. Эквивалентом ключа в организме выступает инсулин. Мы возвращаемся домой уставшие, голодные, хотим приготовить поесть, у нас с собой все необходимые продукты, останавливаемся перед дверью и начинаем долгие поиски ключей… Нашелся! Мы нашли ключ, но – неприятный сюрприз. Он не подходит к нашей двери.
Мы сталкиваемся с такой же ситуацией в случае резистентности к инсулину. Для правильной работы клетки нуждаются в глюкозе, но для того чтобы она попала внутрь, нам необходим инсулин. У тех, кто страдает резистентностью к инсулину, есть и глюкоза, и инсулин, но, оказывается, есть и закрытая дверь с новым замком. Они сами поменяли его невольно через нарушение основных правил здорового питания.
Резистентность к инсулину касается прежде всего клеток скелетных мышц и жировой ткани, а также клеток печени.
Многие симптомы вызваны клеточным голодом, клетки нуждаются в глюкозе, которую не получают.
Последствиями резистентности к инсулину являются прежде всего нарушения жирового обмена в нашем организме, дающие симптомы абдоминального ожирения.
Существует много признаков резистентности к инсулину. Вот некоторые из них:
- хроническое чувство голода и нужда подъедать;
- головная боль, сонливость, оцепенение;
- неспокойный нарушенный сон;
- студенистое тело, склонность к задерживанию воды в организме;
- гормональные расстройства (поликистоз яичников).
Жир откладывается в районе талии, объем которой у мужчин может составлят ≥ 94 см, когда у женщин ≥ 80 см. Этому явлению способствует повышенный уровень триглицеридов ≥ 150 мг/дл в сыворотке крови и пониженный уровень «хорошего» холестерина (HDL), защищающего от отложения атеросклеротических бляшек в кровеносных сосудах. Параметр HDL, считающийся опасным, это < 40 мг/дл для мужчин и < 50 мг/дл для женщин.
Нарушение в организме провоцирует повышение артериального давления ≥ 130/85 мм рт. ст., за которым следует развитие заболеваний сердечно-сосудистой системы, неалкогольная жировая дистрофия печени, синдром поликистоза яичников. Как уже было упомянуто, резистентность к инсулину оказывается причиной многих заболеваний: гормональных расстройств; нарушений, связанных с распределением жира в организме; гипертонии. Таким образом, создается замкнутый круг, который потенциально может привести к угрозе жизни, вызывая диабет второго типа.
На развитие резистентности к инсулину оказывает влияние множество факторов:
• чрезмерное количество сахара в принимаемой пище;
• злоупотребление алкоголем;
• нехватка физической активности;
• игнорирование пищевых непереносимостей и аллергий;
• нарушенная бактериальная флора;
• переутомление работой, сопровождаемое нехваткой отдыха;
• хронический стресс – повышенный уровень кортизола (гормон стресса);
• прием фармакологических препаратов: глюкокортикостероидов, диуретиков (тиазидных, петлевых), оральных противозачаточных средств, блокиратор кальциевых каналов (принимаемых чаще всего при заболеваниях сердца);
• слишком длинные перерывы между приемами пищи и вечернее переедание.
Примером человека, ежедневные привычки которого могли привести к развитию резистентности к инсулину, служит одна из моих пациенток – женщина на «вечной диете».
У нее никак не получалось сбросить вес, поскольку этому мешало ее ежедневное меню: 7.00 – кофе с молоком, 10.00 – фруктовый йогурт, 12.00 – очередной кофе с молоком плюс так называемая «чашка супа» (суп быстрого приготовления в порошке), 18.00 – обед, чаще всего макароны или рис с мясом, иногда овощи, часто еда с собой на заказ. Только добавлю, что женщина проводила на работе много времени (с 9.00 до 17.00). Ее организм хорошо переносил такое напряжение, вопрос только в одном: как долго?
Анализируя содержание блюд пациентки, нетрудно заметить, что они не содержат продукты, стабилизирующие уровень сахара в крови. То есть в ее диете нет места для цельнозерновых каш, орехов, семян, овощей, белка животного происхождения и, прежде всего, бобовых растений.
Обследования, выявляющие инсулинорезистентность
Для анализов, доказывающих отсутствие инсулинорезистентности, необходимо направление от терапевта. В состав ряда исследований входит сахарная кривая.
Сахарная кривая: кровь сдается натощак. Следовательно, пациенту вводится 75 граммов глюкозы, затем следующий анализ делается через два часа после подачи глюкозы (для инсулина натощак: до 24 ЕД/дл).
Подписывайтесь на наш канал VIBER!
В процессе ликвидации резистентности к инсулину надо соблюдать несколько правил:
• Снижение массы тела даже на 10 % понижает резистентность к инсулину. Прирост массы тела на 5–7 килограммов удваивает риск развития диабета второго типа, а прирост на 8–11 кг утраивает риск заболевания диабетом.
• Надо ежедневно съедать 5–6 сбалансированных блюд с перерывом 3–4 часа.
• Первый завтрак мы должны съедать сразу после пробуждения. Нельзя пить утренний кофе натощак!
• Диета должна содержать: натуральные и цельнозерновые продукты, овощи, семена, орехи, сухие бобовые растения, белок животного и растительного происхождения, высококачественный жир, достаточное количество витамина C, PP, B5 (пантотеновой кислоты), В6, цинка, хрома, получаемые из пищи (все эти компоненты содержатся в натуральных продуктах).
• Надо пить 1,5–2 литра жидкости в день. Стоит ограничить себя в кофе и чае, поскольку они нарушают управление сахаром.
• Диета должна быть богата кислотой омега-3, присутствующей в рыбе, семенах, масле. Она помогает выравнять концентрацию глюкозы в организме, улучшает чувствительность клеток к инсулину и уменьшает риск возникновения инфаркта миокарда.
• Нельзя пить алкоголь в любом виде.
• Стоит дополнительно принимать витамин D (избыток жировой ткани приводит к нарушению обмена этого витамина).
• Надо больше двигаться, примерно три раза в неделю ходить на длительные прогулки.
• Надо учиться технике релаксации.опубликовано econet.ru.
Божена Кропка, из книги "Твой второй мозг - кишечник. Книга-компас по невидимым связям нашего тела"
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое потребление - мы вместе изменяем мир! © econet
Источник: https://econet.ru/
Понравилась статья? Напишите свое мнение в комментариях.


Добавить комментарий