КОРЬ: Все, что необходимо знать
Лечение больных корью при легком и среднетяжелом течении проводят в домашних условиях. При тяжелом течении кори обязательна госпитализация в инфекционный стационар.
Корь — это острая вирусная инфекция, проявляющаяся повышенной температурой тела, симптомами простуды и обильной сыпью по всему телу. Возбудителем кори является вирус из группы парамиксовирусов. Источник инфекции — больной человек, который является заразным с последних 2-х дней инкубационного периода до 4-го дня после высыпаний. В результате перенесенного заболевания формируется стойкий пожизненный иммунитет.
Корь: симптомы, причины, диагностика, лечение
Выделяют 4 периода кори:
- инкубационный;
- катаральный;
- высыпания;
- пигментации.
Инкубационный период: длится от 7 до 14 дней.
Катаральный период: часто принимают за ОРЗ (простуду), обычно длится 3-4 дня. Для него характерны:
- подъем температуры тела до 38-39° С;
- слабость;
- головная боль;
- ухудшение аппетита;
- сухой кашель;
- насморк;
- покраснение зева;
- покраснение конъюнктив глаз (конъюнктивит);
- на 2-3 день на слизистой рта появляются специфичные для кори пятна (пятна Филатова-Коплика): мелкие, белого цвета, напоминающие манку. Пятна не сливаются между собой и исчезают через 2-3 дня. Этот симптом является отличительным для кори.
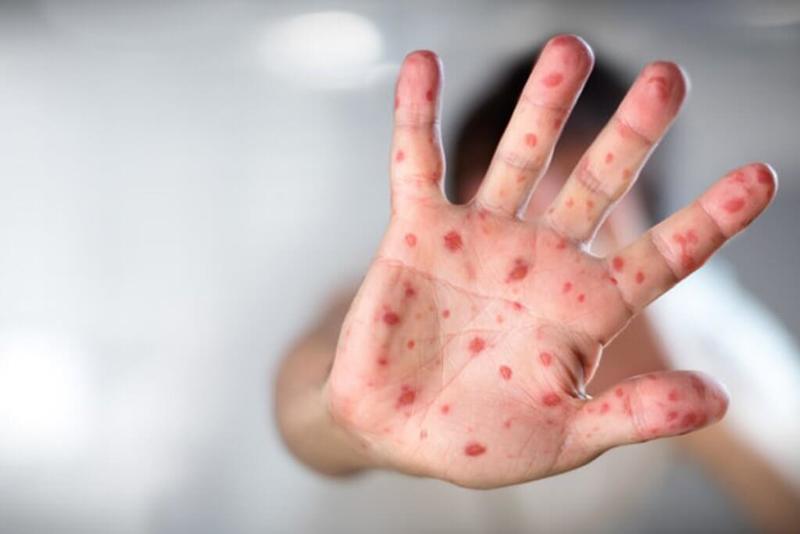
В период высыпания все симптомы усиливаются:
- температура тела повышается до 40° С;
- сыпь появляется поэтапно:
- в первые сутки за ушами и на переносице, к концу первых суток распространяется по всему лицу, шее;
- на вторые сутки возникает на туловище и руках;
- на третьи сутки появляется на ногах;
- такое постепенное появление высыпаний является отличительным признаком кори;
- сыпь обильная, мелкая, розово-красного цвета, постепенно увеличивается в размерах до крупных пятен сине-красного цвета с неровными краями, сливающихся между собой. Больше всего сыпи на лице, из-за чего оно выглядит отечным;
- этот период длится 3-4 дня.
В период пигментации:
- сыпь начинает постепенно бледнеть, и на ее месте остается пигментация желто-бурого цвета, которая затем сменяется отрубевидным шелушением (на коже появляются очень мелкие белесоватые чешуйки кожи). Процесс сначала начинается на лице и шее, затем на туловище и руках, в последнюю очередь на ногах;
- симптомы заболевания исчезают на 5-7 день болезни.
Формы кори
Различают типичную и атипичную формы кори. Атипичная форма протекает легче типичной.
Среди атипичных форм выделяют следующие:
1. Митигированная (у людей, которым во время инкубационного периода вводили с профилактической целью противокоревой иммуноглобулин или переливали кровь, содержащую противокоревые антитела (иммуноглобулины)):
- инкубационный период – 21 день;
- отсутствует катаральный период;
- температура тела поднимается до 38° С;
- сыпь в виде единичных элементов на разных участках тела;
- не бывает пятен Филатова-Коплика – мелкие образования белого цвета на слизистой оболочке рта;
- протекает без осложнений.
2. Абортивная:
- заболевание начинается как типичная форма кори;
- температура держится 3-4 дня;
- сыпь мелкая, бледно-розового цвета, необильная, элементы сыпи не увеличиваются в размерах и не сливаются между собой. Появляется только на лице и верхней части туловища;
- после исчезновения сыпи появляется пигментация желтоватого цвета, которая проходит через 2-3 дня;
- на 4-5 день наступает выздоровление.
3. Стертая:
- заболевание длится 3-4 дня;
- сыпи не бывает;
- легкое недомогание;
- небольшая заложенность носа.
4. Бессимптомная форма, которую можно диагностировать только с помощью лабораторных анализов.
Типичная форма кори по тяжести проявления симптомов делится на легкую, среднетяжелую и тяжелую.
Корь может иметь гладкое (без осложнений) и негладкое (с осложнениями) течение.
Причины кори
- Вирус кори передается воздушно-капельным путем от больного человека при кашле, чихании, разговоре.
- В первые 5-7 лет после вакцинации (прививки) от кори уровень антител в крови высокий (антитела — это специфические белки иммунной системы, основной функцией которых является распознавание возбудителя (вируса или бактерии) и дальнейшая его ликвидация). Затем он резко снижается. При инфицировании корью в этот период заражение возможно, но заболевание, как правило, протекает в атипичной, легкой форме.
Факторы, способствующие развитию инфекции:
- отсутствие прививки против кори;
- скученность детей в коллективе;
- плохо проветриваемые помещения;
- ослабленный иммунитет.
Диагностика кори
Основанием для постановки диагноза кори является сочетание симптомов:
- повышенная температура тела;
- насморк;
- конъюнктивит;
- сухой « лающий» кашель;
- на слизистой рта пятна Филатова-Коплика (мелкие точки белого цвета, окруженные красной каймой);
- поэтапное появление сыпи: в первые сутки — за ушами, на переносице, лице, шее, на вторые сутки — на туловище и руках, на третьи сутки – на ногах.
Подписывайтесь на наш канал VIBER!
Дополнительно подтвердить диагноз помогают лабораторные методы:
- исследование слизи из носа;
- выявление в сыворотке крови антител (специфические белки иммунной системы, основной функцией которых является распознавание возбудителя (вируса или бактерии) и дальнейшая его ликвидация) к вирусу кори методами ИФА и серологическими методами.
Возможна также консультация инфекциониста.
Лечение кори
- Лечение больных корью при легком и среднетяжелом течении проводят в домашних условиях.
- При тяжелом течении кори обязательна госпитализация в инфекционный стационар.
- Рекомендован постельный режим и покой на весь период высокой температуры.
- Необходимо соблюдать гигиенические правила:
- содержать комнату в чистоте;
- мыть руки и лицо;
- обрабатывать глаза: несколько раз в день глаза промывают теплой кипяченой водой, удаляя гной и гнойные корки, затем в глаза закапывают препараты для увлажнения и защиты роговицы;
- полоскать рот после еды для профилактики осложнений.
- Лекарственная терапия, направленная на устранение основных симптомов:
- жаропонижающие препараты;
- противоаллергические препараты;
- противовоспалительные капли и мази в глаза и нос;
- противокашлевые и отхаркивающие средства.
- В течение всего периода болезни необходимо употреблять витамины (особенно витамин С), пища также должна быть богата витаминами.
Осложнения и последствия
Осложнения кори делятся на первичные и вторичные.
- Первичные осложнения, вызванные непосредственно вирусом кори: поражение дыхательной системы – воспаление трахеи (трахеит), бронхов (бронхиты), легких (пневмонии).
- Вторичные осложнения, которые развиваются в результате присоединения бактериальной инфекции и характеризуются поражением:
- дыхательной системы;
- глаз (вплоть до слепоты);
- ушей (отиты);
- нервной системы, что ведет к развитию параличей мышц, нарушению слуха и зрения.опубликовано econet.ru.
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое сознание - мы вместе изменяем мир! © econet
Источник: https://econet.ru/
Понравилась статья? Напишите свое мнение в комментариях.


Добавить комментарий